
콘텐츠
자궁 내막 암은 자궁 내막 (자궁)에서 시작되는 암입니다.
원인
자궁 내막 암은 자궁암의 가장 일반적인 유형입니다. 자궁 내막 암의 정확한 원인은 알려져 있지 않습니다. 에스트로겐 호르몬의 증가 된 수준은 역할을 할 수 있습니다. 이것은 자궁 내막의 형성을 촉진합니다. 이것은 자궁 내막과 암의 과도한 성장을 초래할 수 있습니다.
자궁 내막 암의 대부분은 60-70 세 사이에 발생합니다. 40 세 이전에 약간의 경우가 발생할 수 있습니다.
귀하의 호르몬과 관련된 다음 요소들은 자궁 내막 암 위험을 증가시킵니다 :
- 프로게스테론을 사용하지 않는 에스트로겐 대체 요법
- 자궁 내 폴립의 병력
- 가끔 발생하는 기간
- 절대로 임신하지 마라.
- 비만
- 당뇨병
- 다낭성 난소 증후군 (Polycystic ovary syndrome, PCOS)
- 어린 나이에 생리 시작 (12 세 이전)
- 50 세 이후 폐경기 시작
- 유방암 치료제 인 Tamoxifen
다음과 같은 조건을 가진 여성들도 자궁 내막 암 위험이 더 높습니다.
- 결장암 또는 유방암
- 담낭 질환
- 고혈압
조짐
자궁 내막 암의 증상은 다음과 같습니다.
- 폐경 후 출혈이나 스포팅 / 출혈을 포함하여 질에서 비정상적인 출혈.
- 40 세 이후에 질 출혈이 매우 길거나, 무겁거나, 자주 발생합니다.
- 하복부 통이나 골반 경련
시험 및 시험
질병의 초기 단계에서 골반 검사는 종종 정상입니다.
- 고급 단계에서는 자궁 또는 주변 구조물의 크기, 모양 또는 느낌이 변경 될 수 있습니다.
- 자궁 경부 세포진 검사 (자궁 내막 암에 대한 의심을 불러 일으킬 수 있지만 진단하지는 않음)
증상 및 기타 결과에 따라 다른 검사가 필요할 수 있습니다. 일부는 귀하의 건강 관리 서비스 사무소에서 할 수 있습니다. 다른 것들은 병원이나 수술 센터에서 할 수 있습니다 :
- 자궁 내막 생검 : 작거나가는 카테터 (튜브)를 사용하여 자궁 내막 (자궁 내막)에서 조직을 가져옵니다. 그것은 현미경으로 보입니다.
- Hysteroscopy : 얇은 망원경과 같은 장치가 질과 자 궁 경부를 통해 삽입됩니다. 그것은 공급자가 자궁 내부를 볼 수있게 해줍니다.
- 초음파 : 음파는 골반 장기를 촬영하는 데 사용됩니다. 초음파는 복부 또는 질내로 시행 될 수 있습니다.
- Sonohysterography : 유체는 얇은 튜브를 통해 자궁에 놓고 질 초음파 이미지는 자궁으로 만듭니다.
- 자기 공명 영상 (MRI) :이 영상 검사에서 강력한 자석을 사용하여 내부 장기의 이미지를 만듭니다.
암이 발견되면 암이 신체의 다른 부위로 전이되었는지 여부를 알아보기 위해 영상 검사를 시행 할 수 있습니다. 이를 스테이징이라고합니다.
자궁 내막 암의 병기는 다음과 같습니다.
- 1 단계 : 암은 자궁에만 있습니다.
- 2 단계 : 암은 자궁과 자궁 경부에 있습니다.
- 3 단계 : 암은 자궁 밖에서 퍼지지 만, 진정한 골반 부위를 넘어서는 것은 아닙니다. 암은 골반이나 대동맥 근처의 림프절 (복부의 주요 동맥)을 수반 할 수 있습니다.
- 4 단계 : 암은 장, 방광, 복부 또는 다른 장기의 내면으로 퍼졌습니다.
암은 또한 1 학년, 2 학년, 또는 3 학년으로 묘사됩니다. 1 학년은 가장 공격적이지 않으며 3 학년이 가장 공격적입니다. 공격적이라 함은 암이 빠르게 자라고 퍼진다는 것을 의미합니다.
치료
치료 옵션에는 다음이 포함됩니다 :
- 외과
- 방사선 요법
- 화학 요법
자궁을 제거하기위한 수술 (자궁 적출술)은 초기 암 1 기가있는 여성에서 시행 할 수 있습니다. 의사는 또한 튜브와 난소를 제거 할 수 있습니다.
방사선 요법과 병용 수술이 다른 치료법입니다. 그것은 종종 여자들과 함께 사용됩니다 :
- 재발 할 확률이 높거나 림프절로 전이 된 1 기 또는 2 학년 또는 3 학년
- 2 기병
일부 경우에는 화학 요법 또는 호르몬 요법이 고려 될 수 있으며, 대부분 3 기 및 4 기 병기의 환자에게는 고려 될 수 있습니다.
지원 그룹
암 환자 지원 그룹에 가입하면 질병의 스트레스를 완화 할 수 있습니다. 일반적인 경험과 문제가있는 사람들과 나누면 혼자 느끼지 못할 수도 있습니다.
전망 (예후)
자궁 내막 암은 대개 초기 단계에 진단됩니다.
암이 퍼지지 않으면 5 년 후에 95 %의 여성이 살아납니다. 암이 원거리 기관으로 전이 된 경우 약 25 %의 여성이 5 년 후에도 살아 있습니다.
가능한 합병증
합병증에는 다음과 같은 것들이 포함될 수 있습니다 :
- 혈액 손실로 인한 빈혈 (진단 전)
- D와 C 또는 자궁 내막 생검 중 발생할 수있는 자궁 천공 (구멍)
- 수술, 방사선 및 화학 요법으로 인한 문제
의료 전문가에게 연락해야하는 경우
다음 중 하나가 해당되면 귀하의 제공 업체와 약속하십시오 :
- 폐경이 시작된 후에 발생하는 모든 출혈이나 얼룩
- 성교 후 또는 출혈 후 출혈 또는 얼룩짐
- 7 일 이상 지속되는 출혈
- 21 일마다 또는 더 일찍 발생하는 기간
- 폐경 후 새로운 퇴원이 시작되었습니다.
- 골반 통증이나 경련이 사라지지 않는다.
예방
자궁 내막 (자궁) 암에 대한 효과적인 선별 검사는 없습니다.
자궁 내막 암의 위험 인자를 가진 여성은 의사의 도움을 받아야합니다. 여기에는 다음과 같은 여성들이 포함됩니다 :
- 황체 호르몬 요법을 사용하지 않는 에스트로겐 대체 요법
- 2 년 이상 타목시펜
어떤 경우에는 빈번한 골반 검사, 자궁 경부 세포진 검사, 질 초음파 및 자궁 내막 생검이 고려 될 수 있습니다.
자궁 내막 암의 위험은 다음과 같이 감소합니다.
- 정상적인 무게 유지
- 1 년 이상 피임약 사용
대체 이름
자궁 내막 선암; 자궁 선암; 자궁암; 선암 - 자궁 내막; 선암 - 자궁; 암 - 자궁; 암 - 자궁 내막 암; 자궁 말단 암
환자 지침
- 자궁 적출술 - 복부 - 퇴원
- 자궁 적출술 - 복강경 - 퇴원
- 자궁 적출술 - 질 분비물
- 골반 방사선 - 방전
이미지

골반 복강경 검사
여성 생식 해부학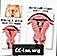
D와 C
자궁 내막 생검
자궁 적출술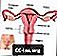
자궁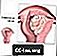
자궁 내막 암
참고 문헌
Boggess JF, Kilgore JE. 자궁암. 에서 : Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Abeloff의 임상 종양학. 5th ed. 필라델피아, PA : Elsevier Saunders; 2014 : 88 번.
Morice P, Leary A, Creutzberg C, Abu-Rustum N, Darai E. 자궁 내막 암. 랜싯. 2016, 387 (10023) : 1094-1108. PMID : 26354523 www.ncbi.nlm.nih.gov/pubmed/26354523.
국립 암 연구소 웹 사이트. 자궁 내막 암 치료 (PDQ) - 건강 전문 버전. www.cancer.gov/types/uterine/hp/endometrial-treatment-pdq. 2018 년 1 월 19 일 업데이트 됨. 2018 년 2 월 9 일 액세스.
National Comprehensive Cancer Network 웹 사이트. 종양학에서의 NCCN 임상 진료 지침 (NCCN 지침) : 자궁 신 생물. 버전 1 2018. www.nccn.org/professionals/physician_gls/pdf/uterine.pdf. 2017 년 10 월 13 일 업데이트 됨. 2018 년 3 월 28 일 액세스.
Silasi D-A, Azodi M. 자궁 내막 암. 에서 : Kellerman RD, Bope ET, eds. Conn의 현재 치료 2018. 필라델피아, PA : Elsevier Saunders; 2018 : 1084-1086.
검토 날짜 2010 년 1 월 14 일
업데이트 : Loma Linda University of Medicine, Loma Linda, Loma Linda, CA, 출산 및 산부인과 교수 인 John D. Jacobson, MD. David Zieve, MD, MHA, Brenda Conaway 의학 디렉터, 편집 국장, A.D.A.M. 편집 팀.