
콘텐츠
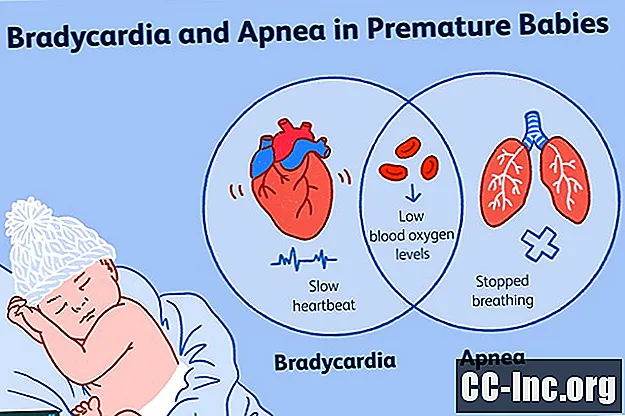
미숙아에서 무호흡과 서맥은 낮은 혈중 산소 수치와 함께 종종 함께 발생합니다. 무호흡은 호흡이 멈추는 기간이고 서맥은 느린 심장 박동입니다.첫째, 무호흡이 발생하고 아기가 호흡을 멈 춥니 다. 아기가 숨을 쉬지 않기 때문에 혈중 산소 수치가 떨어집니다. 낮은 혈중 산소 수치에 반응하여 심장이 느려집니다.
무호흡증과 서맥은 종종 "As 및 Bs"또는 "주문"이라고하며 낮은 혈중 산소 수치는 종종 불포화 또는 "Desat"라고합니다.
산소 포화도
산소 포화도는 혈중 산소를 운반하는 헤모글로빈의 양을 측정합니다. 만삭아의 혈액은 어린이나 성인의 혈액과 마찬가지로 95 %에서 100 % 산소로 포화되어야합니다. 여분의 산소를 공급받는 미숙아의 혈액은 심각한 안과 질환 인 미숙아 망막증을 예방하기 위해 일반적으로 약 88 %에서 94 % 사이로 유지됩니다.
병원에서는 맥박 산소 측정법을 사용하여 혈액 내 산소량을 측정합니다.
혈액에 산소가 충분하지 않은 경우이를 불포화라고합니다. 불포화는 입술이나 피부에 푸르스름한 색조를 유발하고 아기가 색조를 잃거나 "흐릿한"상태가되도록합니다.
무호흡
무호흡은 호흡이 멈추는 기간을 의미합니다. 미숙아의 경우 무호흡은 20 초 이상 지속되는 호흡 정지로 서맥을 유발하거나 아기의 혈중 산소 수치가 저하됩니다. 조산아는 미성숙 한 신경계가 있고 무호흡이 발생하는 경향이 있습니다. 때로는 무호흡으로 인해 아기의 심장이 너무 느리게 뛰는 서맥이라고합니다.
NICU에서 조산사는 호흡이 이렇게 오래 멈출 때 경보를 울리는 모니터에 연결됩니다.
일반적으로 아기가 다시 숨을 쉬도록 상기시키는 데 필요한 모든 것은 등을 부드럽게 두드리는 것입니다. 그러나 때로는 아기가 무호흡 상태 일 때 호흡 도움이나 추가 산소가 필요합니다. 집에 가야하지만 일부 아기는 가끔 경미한 무호흡증을 겪습니다. 그럴 경우 부모는 무호흡 모니터를 가지고 아기를 집으로 데려 가고 아기가 호흡을 멈출 경우 꺼집니다.
서맥
서맥은 정상적인 심장 박동보다 느린 것을 의미합니다. 신생아의 경우 심박수가 1250g (2lb 12oz) 미만인 아기의 경우 분당 100 회 이하로 떨어지거나 더 큰 아기의 경우 분당 80 회 미만으로 떨어지는 경우 서맥이라고합니다. NICU, 그들의 심장을 모니터링하고 서맥의 에피소드를 자극으로 치료합니다. 서맥이 계속되면 카페인과 같은 약물을 사용하여 상태를 치료할 수 있습니다.
원인
무호흡과 서맥은 미숙아에게 많은 원인이 있습니다. 감염, 빈혈 및 뇌의 문제는 모두 As와 B를 유발할 수 있습니다. 그러나 NICU의 조산아에서 무호흡증과 서맥의 가장 흔한 원인은 미숙아 무호흡증이라고하는 질환입니다.
미숙아 무호흡증은 미성숙 한 신경계와 근육계로 인한 상태입니다. 미숙아 무호흡증은 어린 조산아에서 가장 자주 발생합니다. 재태 연령이 감소함에 따라 미숙아 무호흡증이 증가합니다. 임신 34 ~ 35 주에 태어난 아기의 7 %만이 미숙아 무호흡증을 앓고 있지만 30 ~ 31 주에 태어난 아기의 절반 이상이이 질환을 앓고 있습니다.
아기에게 호흡을 지시하는 뇌의 과정이 실패하고 아기가 완전히 호흡을 멈추거나 (중앙 무호흡증) 아기의 미성숙 근육계가기도를 개방하고 기류가 차단되어 (폐쇄성 무호흡). 혼합 중추 성 및 폐쇄성 무호흡증도 발생합니다.
장기적 효과
의사들은 무호흡과 서맥의 장기적인 영향이 무엇인지 확신하지 못합니다. 그들은 서맥이 뇌의 혈액과 산소 수치를 일시적으로 감소 시킨다는 것을 알고 있습니다. 그들은 또한 무호흡 에피소드가 기록 된 미숙아가 발달 및 신경 학적 결과를 측정하는 테스트에서 3 세 때 점수가 더 낮다는 것을 알고 있지만 무호흡과 서맥이 더 낮은 점수를 유발한다고 확신 할 수는 없습니다.
의사가 아는 한 가지는 무호흡과 서맥이 유아 돌연사 증후군 (SIDS)을 유발하지 않는다는 것입니다.
일반적으로 미숙아는 만삭아보다 SIDS 위험이 높지만 미숙아 무호흡증은 SIDS 비율을 높이 지 않습니다.
치료
NICU에있는 아기가 무호흡 또는 서맥의 에피소드가 있으면 심박수와 호흡을 기록하는 모니터가 경보를 울리기 시작합니다. 때로는 경보 음만으로도 아기가 다시 숨을 쉴 수 있도록 자극 할 수 있으며 간호사가 응답 할 시간도 갖기 전에 아기가 숨을 잘 쉬기도합니다. 다른 때는 알람이 충분하지 않습니다. 아기를 문지르거나 두드리는 자극이 사용됩니다. 아기가 여전히 회복되지 않으면 아기에게 가방과 마스크로 호흡을 제공합니다.
빈번한 무호흡증이있는 아기는 호흡을 돕기 위해 지속적으로기도 양압 (CPAP)을 받거나 기계적으로 환기를 할 수 있습니다. 미숙아 무호흡증을 치료하기 위해 약물을 사용할 수도 있습니다. 카페인은 부작용이 거의없는 비교적 새로운 무호흡 치료제로 대체로 성공적이었습니다.
추가 주문 방지
무호흡증과 서맥을 유발하는 요인을 아는 것은 간호사와 부모가 미숙아의 주문 횟수를 최소화하는 데 도움이 될 수 있습니다. 무호흡과 서맥은 깊은 수면에서 벗어나는 동안 발생하는 경향이 있으므로 아기가 오랜 기간 깊은 수면을 취하도록하는 것이 중요합니다. 수유 및 평가 시간으로 NICU 방문을 조정하고 아기가 자고있을 때 방문하는 경우 조용한 목소리를 사용하십시오. 인큐베이터 온도의 변동은 As와 Bs를 유발할 수 있으므로 인큐베이터 문을 최대한 닫아 두어 인큐베이터의 온도를 안정적으로 유지하십시오.
유두 수유는 무호흡과 서맥의 또 다른 일반적인 원인입니다. 모유 나 젖병으로 미숙아에게 수유 할 때, 특히 수유 시작시 페이싱이 중요합니다. 아기가 숨을 쉬지 않고 계속 빨고있는 것 같으면 주기적으로 입에서 젖꼭지를 잡아 당겨 수유 속도를 조절하십시오.
언제 사라질까 요?
대부분의 아기에서 무호흡증은 태어날 때와 지속적으로 체중을 늘리고 인큐베이터 외부의 따뜻한 온도를 유지하기 위해 스스로 잘 먹기 시작할 때쯤에 해결되기 시작합니다. 그러나 일부 아기는 다른 모든 방법으로 NICU를 떠날 준비가 된 후에도 계속해서 무호흡증과 서맥을 경험합니다. 대부분의 병원에서는 아기가 퇴원하기 전에 무호흡이나 서맥없이 일정 기간 동안 미숙아 무호흡증이 완전히 사라 졌는지 확인해야합니다.
다른 모든 방법으로 집에 갈 준비가 된 후에도 여전히 무호흡 또는 서맥의 에피소드가있는 아기는 가정 무호흡 모니터를 사용하여 퇴원 할 수 있습니다. 이 모니터는 의료 혜택이 명확하게 입증되지 않았고 부모가 함께 살기 어렵지만 여전히 지속적인 무호흡증이있는 아기에게 널리 사용되고 있기 때문에 논란의 여지가 있습니다.
- 공유
- 튀기다
- 이메일
- 본문